人工透析とは?透析の種類について詳しく解説
人工透析とは、腎臓の代わりに血液中の余分な水分や老廃物を人工的に取り除いて、血液をきれいにする治療法で、腎機能が低下した方が行います。
人工透析にはさまざまな種類がありますが、それぞれの種類について理解することで自身に合った透析方法を選択できるでしょう。
そこで今回は、人工透析の種類や対象、治療の流れについて解説します。
人工透析の種類
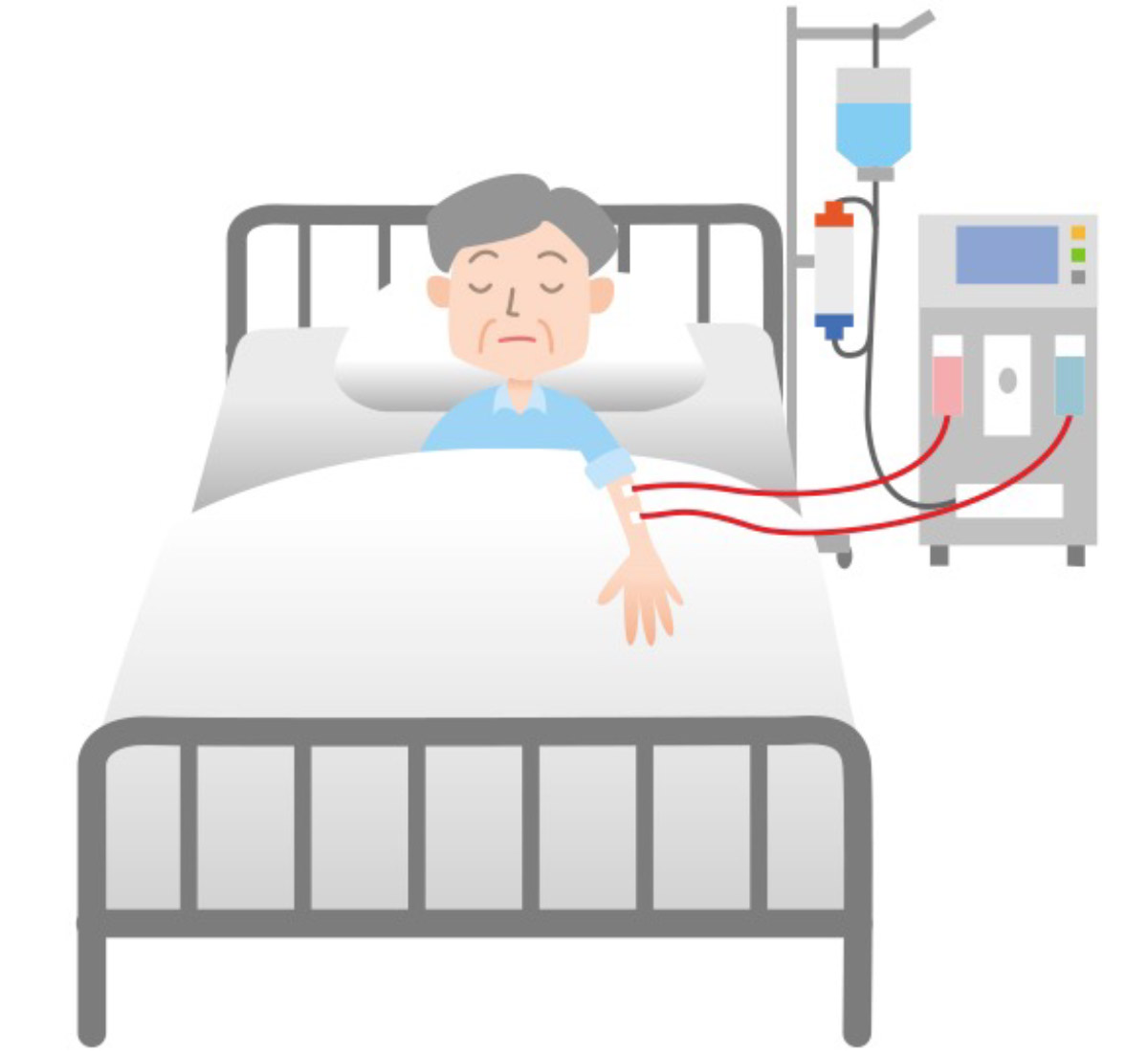
腎臓の働きが10%以下となると、自分の腎臓で血液をろ過できなくなるため人工透析が必要です。
人工透析は主に2種類あります。
血液透析
血液透析は、機械に血液を通して老廃物や不要な水分を除去して血液を浄化する方法です。
日本では、血液透析が選ばれる傾向にあり、透析が必要な方の97%が血液透析を選んでいます。
一般的な血液透析は週に2~3回、1回4時間以上かけて血液をろ過します。
現在、日本には血液透析ができる施設が4,000件以上あるため、比較的どこでも受けられる治療である点が特徴です。
腹膜透析
腹膜透析はお腹の中に透析液を入れ、自分の腹膜を利用して血液を浄化する方法です。
腹膜透析を利用している方は透析患者全体の3%程度と非常に少ないですが、自宅や学校で透析液の交換ができ、通院も月1~2回と少ないため忙しい方から重宝されている治療法です。
腹膜透析はさらに2種類に細分化できます。
1つは、CAPD(連続携行式腹膜透析)といい、1日に数回、自分でもしくは手動で透析液を交換する方法です。
もう1つはAPD(自動腹膜透析)といい、就寝中などに機械を利用して8~10時間程度かけて透析を行います。
人工透析が必要な人とは
腎臓の機能が低いまま治療をせずに放置すると、体内に老廃物が蓄積され、尿毒症という病気を引き起こし、重症化すると命の危険も脅かします。
人工透析が必要かどうかは、厚生労働省の透析導入基準を参考に症状や所見、腎機能、日常生活レベルと組み合わせて検討します。
この導入基準では、症状や検査値を点数化し、点数が60点以上となると治療対象です。
点数の算出方法は次の通りです。
臨床症状
・体液の貯留(浮腫、肺水腫)
・体液異常(高カリウム血症など電解質バランスの乱れ)
・消化管症状(吐き気、嘔吐、食欲不振、下痢)
・循環器症状(心不全、著明な高血圧)
・神経症状(中枢、末梢神経障害、精神障害)
・血液異常(貧血、出血傾向)
・視力障碍(糖尿病性網膜症など)
このうち3つ以上の症状があれば30点、2つの症状で20点、1つの症状で10点とカウントします。
腎機能
腎機能は血清クレアチニンとクレアチニンクリアランスをチェックします。
・血清クレアチニン8mg/dl以上、クレアチニンクリアランス10ml/min未満の場合は30点
・血清クレアチニン5~8mg/dl未満、クレアチニンクリアランス10~20ml/min未満の場合は20点
・血清クレアチニン3~5mg/dl未満、クレアチニンクリアランス20~30ml/min未満は10点
血清クレアチニンとは、タンパク質が分解されてできた老廃物のことで、通常は尿中に排出されるのですが、腎機能が低下すると排泄できないため値が高くなります。
クレアチニンクリアランスは1分間にどれくらい尿をろ過できるかの指標です。数字が低い程、尿のろ過量が低いため、腎臓の機能が悪くなっていることを示します。
日常生活障害度
日常生活障害度とは、日常生活が腎機能低下によってどのくらい障害されているのかを表します。
腎機能低下によって症状が出現し、起床できない場合は30点、生活制限が著しい場合は20点、運動や労働ができない場合には10点加算します。
なお、65歳以上の高齢者は心血管性の障害によって活動制限が出ている場合には10点をさらに加算します。
人工透析の流れ
人工透析は血液透析と腹膜透析で流れが異なります。
それぞれの透析の流れおさえておきましょう。
血液透析
血液透析では流れの速い血液を通すことから、一般的な点滴の針では行なえません。
そのため、手首近くの血管を手術し、動脈と静脈をつなぐ内シャントを制作します。
内シャントは利き手ではない方の腕に局所麻酔で作ります。およそ1~2時間程度で手術は完了です。
内シャントができたら、そこに針を刺して血液透析を行います。
針を刺して体内から血液を取り出したら、ダイアライザーと呼ばれる血液透析器に通して血液を浄化し、元に戻します。
腹膜透析
腹膜透析は、まず透析液を交換するためのカテーテルを腹部に埋め込む手術を行います。
手術は従来法と段階的腹膜透析導入法があります。腎機能に余裕がある場合には段階的腹膜透析導入法が選ばれ、急いで透析をしたい場合には従来法が選ばれますが、いずれも入院が必要です。
カテーテルを設置し、十分な指導を受けて、手技に慣れたら退院して自宅で腹膜透析開始という流れです。
腹膜透析は就寝中に行う方法と、日中に行う方法がありますが、自身あるいは医師が選択した方法で行います。
腹膜透析では腹腔近くの毛細血管を流れる血液と腹腔に貯液した透析液(1.5~2l)との間で拡散現象を生じさせることで透析を行います
人工透析の合併症
人工透析治療には合併症もあります。合併症を知ることで、早期発見、早期改善が可能となり、長い間継続して人工透析が受けられます。
人工透析の合併症は次の通りです。
不均衡症候群
透析に慣れていない時期に起こりやすいです。症状は腹痛・吐き気・嘔吐などで透析終了から12時間以内に起こります。体の老廃物が除去されて急速にきれいになる一方、脳の中の老廃物は除去されておらず、脳と体に濃度差が起こることで発症するものです。
一般的に人工透析に慣れてくると徐々に落ち着きます。
血圧異常
人工透析では、高血圧も低血圧も起こります。透析を始めたばかりの時には高血圧が多いですが、低血圧の方が発症頻度としては高いです。
特に65歳以上の高齢者、糖尿病、低栄養、貧血、心機能障害を持っている方は低血圧を起こしやすいため注意しましょう。
感染症
カテーテルの部分などに細菌が入って炎症を起こすことで発症します。特に、腹膜透析においてはカテーテルから感染して腹膜炎を発症するケースが多いです。
症状は発熱、腹痛、悪心、吐き気、下痢、便秘などです。症状が発症したら早めに対処しましょう。
人工透析を検討中の方は当院へご相談を
人工透析をご検討中の方は、ぜひ、松田記念泌尿器科クリニックへご相談ください。当院では患者さまやご家族に寄り添った診療と、患者さまにマッチした人工透析のご提案、治療のご提供をしております。
Wi-Fiを完備しておりますので、透析中はご自身のスマートフォン・タブレット等によりインターネット、動画をお楽しみいただけます。
合併症やより専門的治療が必要になった場合は、近隣病院と連携の上、対応させていただきますので安心してご利用ください。

